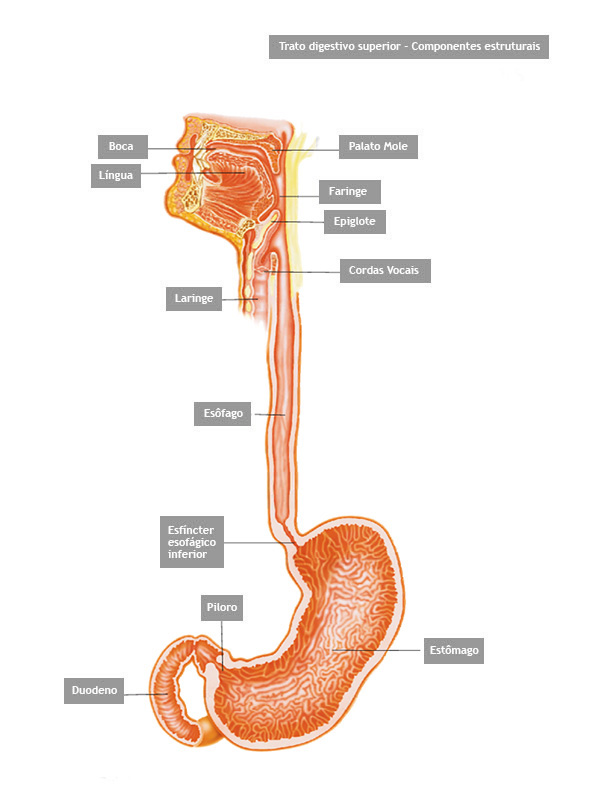
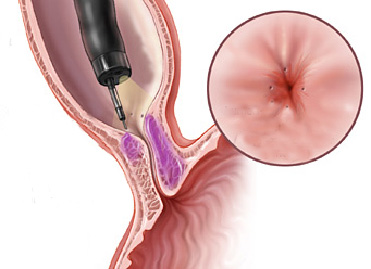
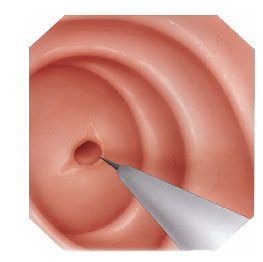
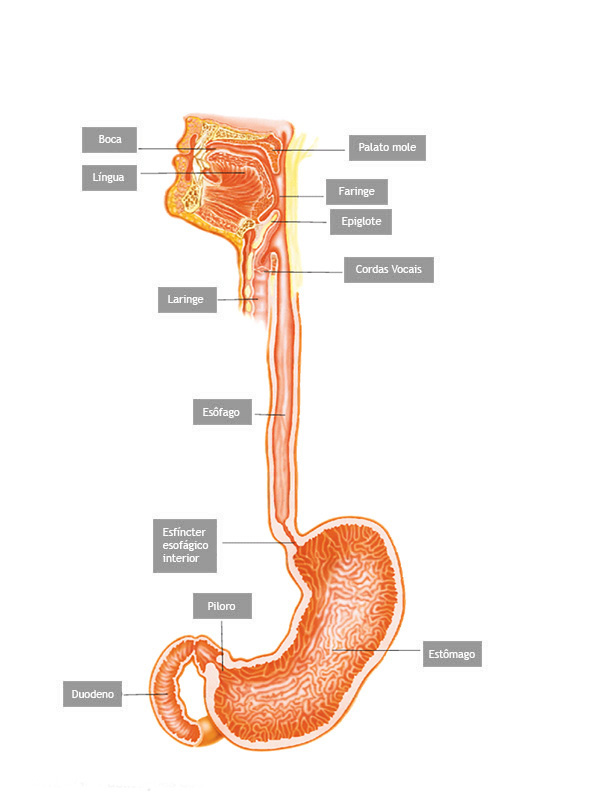
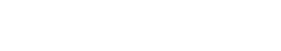Piloro é o esfincter que fica na poção final do estômago, na sua transição com o duodeno. Com os movimentos de contração do estômago o piloro se abre a permite que o conteúdo estomacal passe para o duodeno.
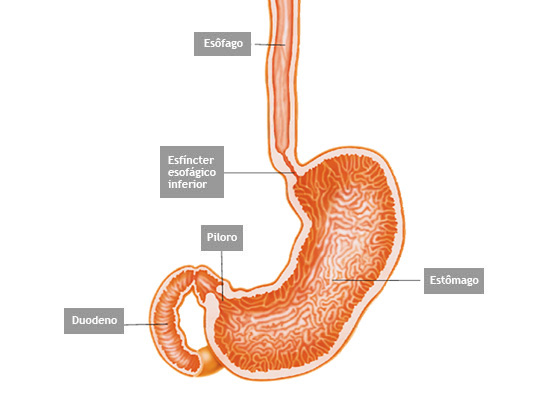
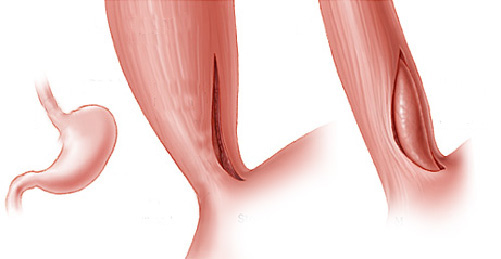
Estenose do piloro é o estreitamento parcial ou total do mesmo que impede a progressão do conteúdo do estômago para o duodeno.
Estenose do piloro pode acontecer por 3 causas principais:
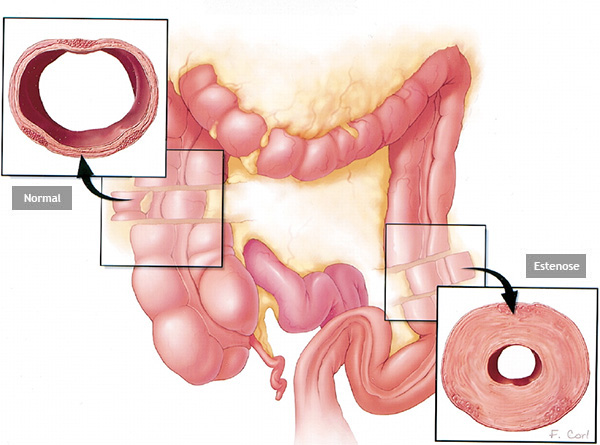
1- Estenose hipertrófica do piloro: condição que acontece em alguns recém nascidos onde o musculo do esfíncer fica muito “apertado” e impede que o conteúdo estomacal passe para o intestino. Nestas casos as crianças tem crises de vômitos e ficam desnutridas. A resolução deste problema é feita por cirurgia através do procedimento de piloroplastia.
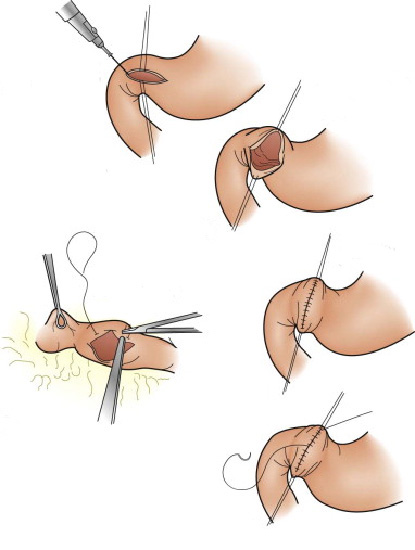
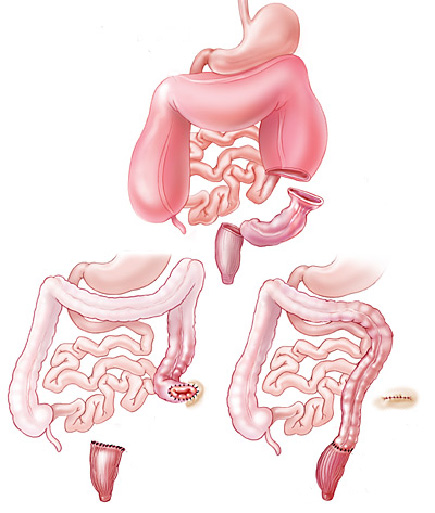
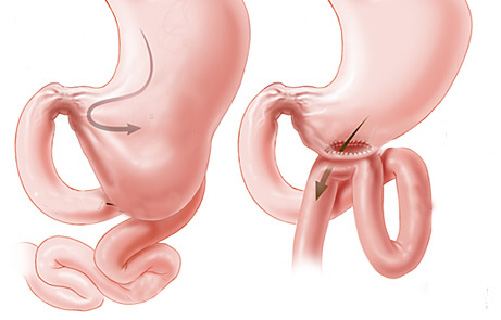
2- Tumores do estômago: alguns tumores do estômago podem crescer ao ponto de causar a obstrução do piloro impedindo a progressão do conteúdo estomacal. Nestes casos geralmente realiza-se cirurgia para se retirar a parte do estômago acometida. Nos casos muito avançados pode-se passar através de endoscopia uma prótese autoexpansível para desobstrução.
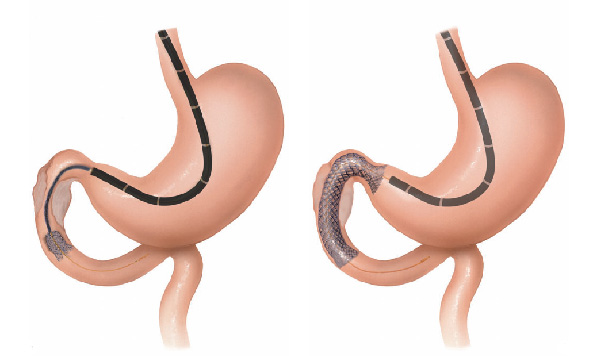
Alguns casos onde a colocação da prótese não é possivel realiza-se o procedimento de derivação gástrica, ligando o estômago com o intestino.
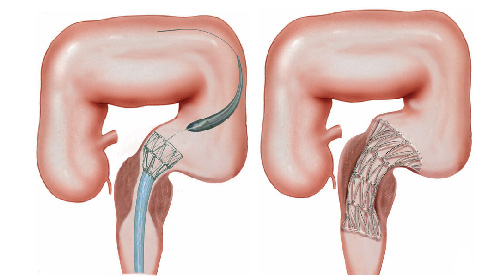
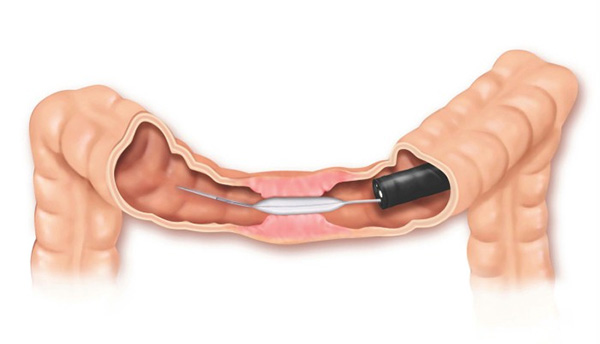
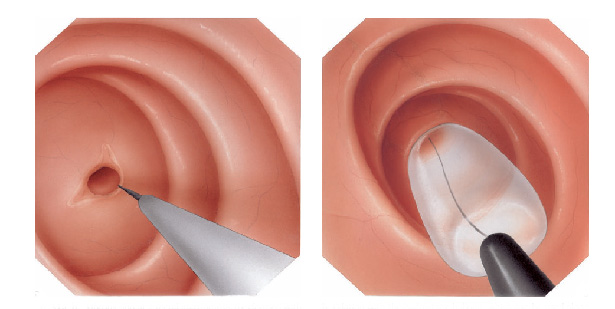
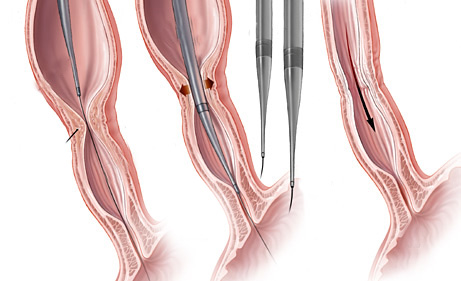
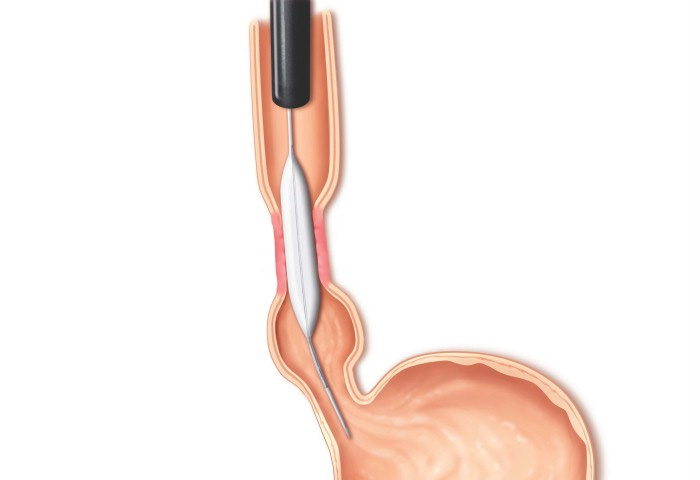
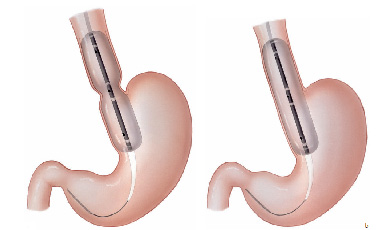
3- Estenose benignas: algumas úlceras do estômago ou do piloro podem ao cicatrizar levar a retração da parede do órgão e fechamento do piloro. Nestes casos realiza-se a dilatação endoscópica da região com balão do tipo hidrostático.
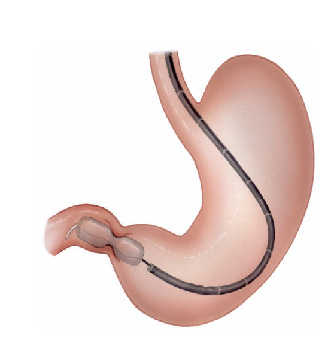
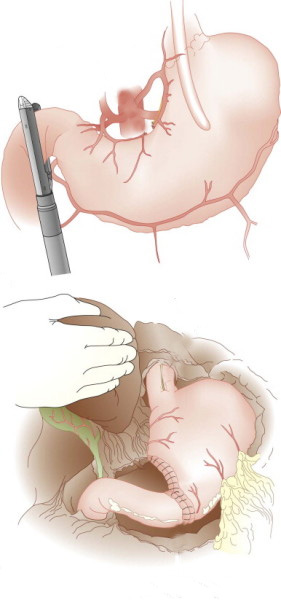
Nos casos onde não há melhora com as dilatações realiza-se o tratamento cirúrgico do problema.
A dilatação do piloro geralmente é realizada de forma eficaz e sem problemas. Algumas complicações que podem ocorrer são:
- Uma pequena quantidade de sangramento quase sempre acontece quando a dilatação é realizada. Se este sangramento for excessivo pode exigir um tratamento mais agressivo.
- Outra complicação é a perfuração (buraco na parede do órgão). Se isso acontecer, uma operação pode ser necessária para reparar o problema.
- Raramente uma pequena perfuração pode levar a infecção, que pode ficar apenas no local ou até mesmo se espalhar para os órgão vizinhos.